胎兒健康有異常,是遺傳?還是突變?透過檢查確認,突變無可避免,遺傳則避免代代相傳
孕媽咪最關心的事,非胎兒健康莫屬!在產檢的過程中,若發現胎兒有異常時,總是很想知道怎麼會這樣?是自己的問題嗎?
還是……大家都聽過「遺傳」與「突變」,到底胎兒的異常是來自遺傳?或是突變造成的呢?
細胞分裂複製過程出現錯誤
說到「突變」,大家所想的是什麼呢?國泰綜合醫院專任主治醫師兼產房主任陳俐瑾表示,「突變是物種演化的動力,不論好壞。簡單說,若與上代有所不同,即以『突變』稱之。」
其實突變無可避免,因人體細胞不斷生長、代謝、更新,每一次的細胞分裂,DNA就會複製一次,在複製過程中,難免會出現一些錯誤;或者受到外在環境的影響,如:過量的X光、酒精、病毒、化學物質等,使基因產生無法預料的改變。
「對於突變,要關心的重點在於是否會影響健康?」就像癌症,因為某些細胞的分化過程發生了錯誤,在日積月累下,這些突變的細胞就成了癌症的根源。
如果某些基因發生突變後,隨著世代的更替,將有缺陷的基因傳到下一代,那麼,後代很可能為這種遺傳疾病所苦。
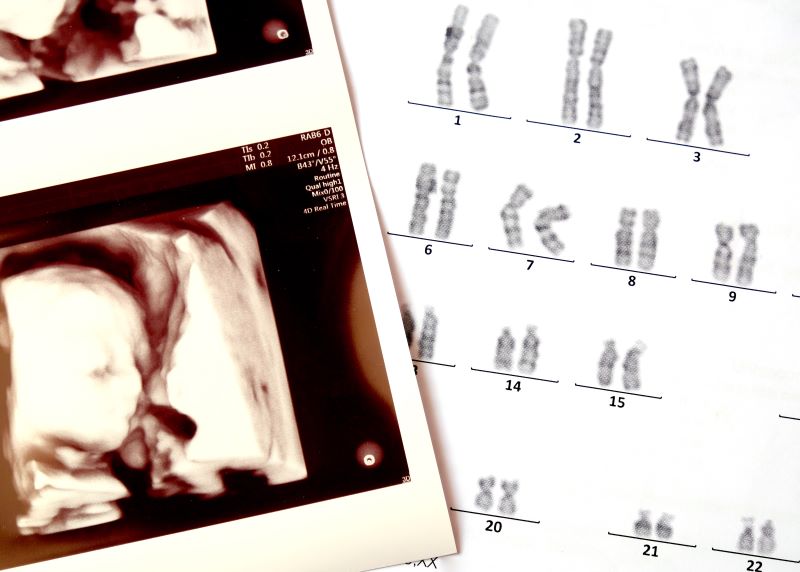
唐氏症是突變還是遺傳?
疾病來自父親或母親,是遺傳;父母親沒病,而是受精過程中產生的錯誤,又該怎麼算呢?
陳俐瑾醫師以唐氏症為例,這是最為常見的染色體異常疾病,其中僅少數案例是由於父母本身帶有異常的染色體遺傳而來,其他大多數為正常的父母,但其精子或卵子在減數分裂發生錯誤,使得第21號染色體多一條。
尤其孕婦年紀愈大,愈容易產生異常染色體個數的卵子。雖然母親本身染色體正常,但由於卵子異常而造成胎兒唐氏症,「廣義來說,也算是遺傳性的疾病」。
她表示,若這一胎懷了唐氏兒,下一胎懷唐氏兒的機會更高,「因此,產前要做相關的遺傳檢查」。
陳俐瑾醫師補充,著床後的受精卵會開始分化,並逐漸形成不同的組織和器官的雛形。在胚胎器官形成的重要階段(懷孕的前三個月)如果孕婦喝酒、抽菸(含二手菸)、服用了大量致畸胎的藥物、暴露過量放射線,都可能使原本正常的胚胎產生基因突變或構造異常,這些不一定能完全在產前檢查出來,因此,懷孕期不要接觸這些有害物質是非常重要的!
2大關鍵時間:確認胎兒異常與否
確認胎兒是否有染色體異常,有兩大關鍵時間,陳俐瑾醫師說明如下:
.試管嬰兒植入胚胎前
胚胎著床前的染色體檢查PGT(Preimplantation genetic testing)是將體外受精培養到第五天的胚胎進行切片,取數個細胞進行檢查,PGT分為PGT-M/PGT-SR(針對已知的異常基因或染色體,做目標式檢查)與PGT-A(父母親沒有已知的異常基因,做染色體數目的篩檢)。
若是父母親帶有遺傳性的基因異常,可藉由試管嬰兒療程,在植入前進行PGT-M,了解此胚胎是否帶有來自父母親的異常基因,選擇基因正常的胚胎進行植入。
一方面降低流產機會,也同時避免懷上有遺傳疾病的胎兒。
.一般懷孕產前檢查
接受侵入性的遺傳診斷,如:懷孕10~14週的絨毛採樣、懷孕16~20週的羊膜穿刺。她補充,「即使做過PGT,但因爲著床前所採樣的胚胎細胞具高度鑲嵌型,使得PGT會有偽陰性,所以,建議需要確定診斷的胎兒接受絨毛或羊水檢查」。
想知道胎兒的異常是突變或是遺傳而來,首先「先確定胎兒是哪一種染色體或基因異常,再往上查父母,若有相同的致病基因或染色體,就是遺傳;如果查不到,則是突變」。突變,是隨機性的發生,往往是家族中第一個發生的病例,沒有家族史;遺傳疾病,尤其顯性遺傳,則常常能在家族史中找到一樣的病例。
常見單一基因遺傳疾病
根據基因對疾病影響的多寡,可分為單一基因疾病、多基因或多因素疾病。目前臨床研究相對容易的是單一基因疾病,是指由單一基因突變即可引起的疾病。
陳俐瑾醫師指出,依據單一基因在染色體上的位置以及遺傳模式,其疾病可約略區別以下4大類:
1.體染色體顯性遺傳疾病
只要有一人患有體染色體顯性遺傳疾病,下一代就有50%的機會罹病。能從外觀明顯看出異常,有家族史可追蹤。常見疾病如:成骨不全症(玻璃娃娃)、馬凡氏症、侏儒症等。
2.體染色體隱性遺傳疾病
可說是最容易被忽略的遺傳疾病,由於帶有缺陷基因的帶因者,大多表現正常沒有發病,但若父母同時為帶因者,卻可能生下患病的寶寶。
夫妻雙方同時為帶因者,下一代將有1/4的機會發生重症、1/2的機會只是帶因。如:地中海型貧血、脊髓性肌肉萎縮症及黏多醣症等。
她補充,地中海型貧血為台灣常見的遺傳性疾病之一,包括很多種類,主要分為α型及β型(或稱為甲型及乙型)地中海性貧血兩大類。其中,乙型地中海性貧血屬於基因突變。
3.X染色體隱性遺傳疾病
缺陷基因位在X染色體上,即會遺傳至下一代,因女性有兩條X染色體,只要一條正常,另一條雖然帶有缺陷基因,也不致罹病,發病者都為男性。如:裘馨式肌肉萎縮症、血友病和蠶豆症(G6PD缺乏症)。
4.X染色體顯性遺傳疾病
只要有一條X染色體帶有基因突變便會發病,女性有兩條染色體,雖然一條有缺陷,但另一條正常,就算發病,也不會太嚴重,不過,男性發病症狀則較為嚴重且無法存活。如:色素失調症、低磷酸鹽血症(一種佝僂症)。
陳俐瑾醫師表示,目前產檢中,針對遺傳性疾病提供的檢查,包括:公費的地中海型貧血篩檢、自費的脊髓性肌肉萎縮症篩檢與X染色體脆折症檢測。
然而,還有許許多多其他的隱性遺傳疾病,該如何及早知道呢?她建議,不妨考慮在婚前或孕前接受涵蓋300項基因檢查的帶因篩檢,提早了解自己是否帶有隱性遺傳疾病,夫妻雙方若能同時篩檢,可為下一代的健康做好把關,避免讓隱性遺傳疾病不知不覺中影響到子女的健康。
正常與異常並存的鑲嵌型胚胎
胚胎的每個細胞並不一定帶有一樣的染色體,陳俐瑾醫師表示,部分胚胎會呈現出正常跟異常細胞並存的狀況,稱之為「鑲嵌型」。
胚胎初期,雖高達70%比例有鑲嵌型細胞的存在,「但胚胎具有自我修復的機制,將異常部分清除後,有機會變成正常胚胎,若沒有自我修復成功,帶有異常染色體的細胞仍會持續在複製生長,就有可能發病。
若為鑲嵌型的唐氏症,因胎兒本身仍帶有不同比例的正常細胞,使得每個人的嚴重程度有所差別,有的症狀很典型,有的則不是那麼典型」。
陳俐瑾醫師指出,傳統的羊水染色體檢查靠人工以肉眼尋找異常細胞,來判斷鑲嵌型胚胎的存在,「不過,除非異常比例很高,才有機會看得出來,異常比例太低,一方面無法看到,二方面往往沒有症狀,臨床上可視為正常」。
不同狀況採用不同方式懷孕
陳俐瑾醫師指出,「通常有重複流產病史或長年不孕的夫妻,可能是本身具有遺傳性疾病造成胚胎異常而流產,或是本身染色體有問題容易不孕,因此建議夫妻雙方都要檢查染色體」。
若是夫或妻具有染色體異常,或是兩人帶有一樣的隱性遺傳基因,建議可經由試管嬰兒療程,配合著床前胚胎檢測PGT-M/PGT-SR,將沒有此異常的胚胎植入。
若採自然受孕,則建議絨毛穿刺或羊水檢查,以確定胎兒正常。
而目前公費給付的地中海貧血篩檢,因為費用支出考量,並不是篩檢孕婦的基因,而是篩檢貧血的狀況,必須夫妻雙方都有小球性貧血,才會進行基因檢測。
然而,國內已經有出現少數案例,夫妻只有一人有小球性貧血,但卻懷有重症的胎兒,回溯檢查夫妻,發現另一人為甲型地中海貧血少見的一種亞型,血球大小表現為正常,因此,靠血球大小來篩檢此疾病還是有偽陰性的風險,夫妻雙方若有進行帶因篩檢則可減少這種遺憾。
若是夫妻沒有已知的遺傳性疾病, PGT-A篩檢的益處目前並不大,能自然受孕者,目前建議不需要特別為了PGT-A而去做試管,除非有不孕的問題再來做。
而PGT-A即使正常,但因其偽陰性不低,還是建議要做孕期的唐氏症篩檢或侵入式診斷。
陳俐瑾醫師指出,過去第一次給付的產檢在懷孕第12週,如今新制產檢增加次數,第一次提前至妊娠第8週,有助更早檢查出地中海貧血,面對患病胎兒的未來,能有更多的時間思考。
即使最後必須以「結束妊娠」收場,週數愈早對母體傷害愈小,風險也愈低,所承受的心理壓力及悲傷也能儘早恢復。
沒有百分百保證的檢查.在於想要了解多少
面對各式各樣先進的產前檢查,對於及早發現胎兒是否有異常疾病大有幫助,但也不免要承受抉擇的無奈,陳俐瑾醫師表示,「關於產檢,在於父母想了解多少,有的父母基於宗教因素,什麼檢查都不做。
有的父母則是出自擔心,什麼檢查都想做,這是很個人化的選擇。醫學上的建議是,根據疾病發生風險高低決定檢查做或不做,但孩子是自己的,還是要以父母的意願為優先」。然而,她強調,「沒有一項檢查能百分百保證準確」。
如果發現胎兒異常,父母最想知道的是,「真的對胎兒健康有影響嗎?影響程度有多少?是否會代代相傳?」這時候,需要的是專業遺傳諮詢,陳俐瑾醫師表示,「首先會了解父母的期待為何,再決定諮詢內容的廣度與深度,在合法範圍內給予匯聚多科醫師的共同意見」,期望藉由相關資訊幫助父母做出最適切的決定。
胎兒有異常一路查下去
陳俐瑾醫師分享臨床經驗,曾經有位孕媽咪在妊娠20週產檢超音波中發現小異常,於是安排進行羊水與晶片的檢查,查到某一條染色體有一段反轉,雖然基因排序不同,但並沒有多或少。
為了釐清異常的根源,查完胎兒後,查媽媽,媽媽沒問題,再查爸爸,爸爸也沒問題。判斷可能是精卵形成過程中出現的變異,最後決定繼續懷孕,寶寶也順利來到這個世界。
延伸閱讀
.引發胎兒異常的5大常見原因
.孕媽咪最怕的胎兒染色體異常?醫師:遺傳諮詢,降低染色體疾病機率
.X染色體脆折症導致智能障礙?一生一次篩檢一勞永逸!

