孩子發燒,難道生病了?醫師解惑:發燒是徵象,不是病,且正確照護很重要!
面對孩子發燒,父母總是心慌意亂,以為病得很嚴重,莫不急著送醫。事實上,發燒並非如父母所想。首先,父母應建立發燒是「是一種徵象,而不是一種病」的觀念,後續掌握好孩子的每個症狀,才能給予正確處置,爸媽才能放下莫名的擔心。

面對孩子發燒,家長應先建立發燒是「是一種徵象,而不是一種病」的觀念。
認識發燒的意義
孩子出生之後,無不受到家長細心的呵護照顧,但是置身在充滿病毒、細菌的環境,孩子不免受到外在病毒的入侵而引發生病,這時,身體會透過發燒來發出警報。臺北醫學大學附設醫院兒科部專任主治醫師蘇一宇表示,人的中心體溫可以靠身體內的機制,來維持溫度的恆定,不管是成年人或是孩子,體溫皆維持在37°C左右,如果因為常見的病毒感染或是發炎,導致體溫中樞上升至38°C、39°C,就定義為發燒。
一般孩子的體溫會比成年人再高一些,如果穿太多、天氣太熱、環境溫度高、洗完熱水澡,有時的體溫也會超過38°C,建議調整室內溫度、減少衣物或被蓋,讓孩子稍加休息後,再量一次體溫,若因此降溫,就只是「體溫過高」而已。
推薦閱讀:寶寶發燒不可怕?醫師警告超過38℃且持續3天就要小心!
小兒發燒常見的5種量測方式。
常見的5種量測方式
隨著嚴重特殊傳染性疾病(COVID-19)肆虐全球,現在無論去哪個公眾場所,都需要先量測體溫。不過,量測體溫的方式有很多種,哪種方式才能真正測到準確的溫度?
蘇一宇醫師表示,在量測體溫時,真正要量的是中心體溫,人體接近中心體溫的溫度有兩種:耳溫與肛溫。若在家中,需要幫孩子量測體溫,主要以耳溫及肛溫為主。特別注意的是,1歲以下孩子的耳道太小,耳溫槍放不進去,以肛溫量測最準確。
以下為5種常見的量測方式:
1.肛溫
肛溫是最接近人體的核心體溫,受外在干擾因素少。量測時,需注意肛門附近是否有傷口,以防感染發生,量測時維持固定姿勢不亂動,以免造成肛門受傷。另外,幫1歲以下的孩子量測前,建議先在溫度計的水銀球端塗上凡士林,以防傷到寶寶稚嫩的肌膚。
※優點:量測溫度較準確。
※缺點:操作方式須注意,避免交叉感染。
2.耳溫
耳膜溫度也是接近人體的中心體溫,但是1歲以下的孩子耳道還太小,不建議使用耳溫量測。蘇一宇醫師提醒,畢竟耳道仍在身體外部,容易受環境所影響,假設發生兩耳溫度不同時,以高的溫度為主。另外,也要注意是否測到耳道的溫度,而非耳膜的中心溫度。
※優點:量測溫度較準確、快速便利。
※缺點:1歲以下孩子不建議使用。
3.額溫
由於額頭長時間暴露在外,容易受外在天氣影響,因此準確度不高。蘇一宇醫師指出,排除外在因素,額溫量測到37°C以上,就能夠懷疑是否發燒。
※優點:快速便利、適用所有年齡層。
※缺點:容易受外在環境影響體溫。
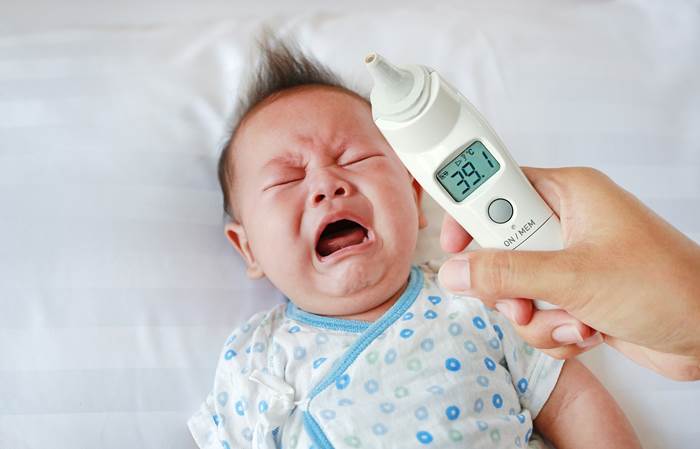
關於常見的量測方式優缺點,家長都應注意。
4.腋溫
最常使用以水銀溫度計或電子體溫計量測,腋溫量測到37.5°C以上,可以懷疑是否發燒。然而,腋下離身體內部有一段距離,容易受外在溫度影響,較難測到準確的體溫,大部分的醫院已經不會進行腋溫量測。
※優點:適合嬰兒使用。
※缺點:容易受外在環境影響,如:天氣過熱,腋下容易流汗者。
5.口溫
5歲以上的孩子才可以使用,最常使用的為電子溫度計,口溫量測到37.5°C以上,可以懷疑是否發燒,只是外在干擾因素多,大多數的醫院也不會進行口溫量測。
※優點:無受外在干擾情況下,量測溫度較準確。
※缺點:無法快速量測。若剛進食、喝熱飲、運動完,需等待後才能量測。
新生兒發燒.怎麼量測?
蘇一宇醫師表示,量測新生兒的體溫仍使用肛溫,因為最接近核心溫度。假如在家中發現孩子體溫偏高,先試著去除衣物,保持室內通風,大約等待30分鐘或1小時,再行量測,如果體溫仍然偏高,應儘速就醫。
他提醒,去除衣物後再量一次,是判斷孩子是否發燒的簡單方式,但每個家庭的照顧方式、環境皆不一樣,很難給出一樣的建議,若孩子體溫偏高,且合併精神活力不佳的表現,絕大部分就是發燒,需就醫診治。
0~3個月寶寶發燒.常見檢查項目?
若新生兒發燒,許多醫師建議住院並做完整的檢查找出病因,蘇一宇醫師說明,出生不滿3個月的寶寶發燒,最常做的檢查是:抽血觀察血球發炎指數。另外,為了排除泌尿道感染,也會進行尿液檢查,看尿道是否有發炎反應。
若是因為細菌性的感染,可能會合併中樞神經的影響,因此會進行脊髓液體的檢查。然而,脊髓液檢查屬於侵入性檢查,總讓許多家長感到恐懼,因此,脊髓液檢查,端看病情及家長的決定。
寶寶發燒.正確照護不可少
一旦寶寶發燒,很多家長總怕燒太久,對寶寶健康造成不良影響,因而希望孩子能快速退燒,以恢復平日的狀況。其實家長不必過於擔心,發燒對於人體上來說,具有正面意義,遵循醫師的建議,以正確方式照護孩子,相信寶寶很快就回復活蹦亂跳的健康模樣。
推薦閱讀:寶寶發燒的送醫指南!發燒幾度與發燒症狀的完整照護指南
蘇一宇醫師表示,因為中樞體溫升高,代謝也會加快,目的是希望免疫系統可以活化病毒,去對抗侵犯體內的病原體,體溫高也可以略微降低病原體的複製及侵犯的速度,未來也能增快免疫系統去辨識病原體,以利遇到病菌時能更快出現抗原反應。
由於發燒會增加人體腦部的耗氧量,若是有心衰竭、神經疾病、先天代謝異常的孩子,可能無法承受多餘的負擔,因此,發燒對他們來說,壞處多於好處,就會希望他們儘快退燒。

發燒對於人體有正面意義,遵循醫師的建議,正確方式照護孩子,相信寶寶很快就會減緩症狀
兩種退燒方式
蘇一宇醫師指出,退燒方式可分為以下兩種:
1.物理性退燒
屬於傳統上的做法,包括:冰枕、洗冷水澡、散熱貼片,但是這樣做只能加速身體的散熱讓體溫降低,並不能真正降低中樞體溫的溫度,反而可能造成孩子額外的代謝負擔。
2.化學性退燒
使用藥物退燒的做法涵蓋口服、肛門塞劑、注射針劑等,目的在於把身體中樞的溫度降低。退燒藥成分多為:乙醯胺酚(Acetaminophen)與非類固醇性抗發炎藥(NSAID)。
蘇一宇醫師說明,一般孩子發燒,並不建議使用冰枕、洗冷水澡等物理性退燒法,而是建議使用化學性退燒法來緩解孩子的不適。除非是因為衣服穿太多、中暑、散熱失調等原因導致體溫過高,使用物理性退燒才有幫助。
退燒後.活動力是觀察關鍵
發燒是一種疾病的徵象,如果有流鼻水、咳嗽等等,就應該選擇就醫,只是家長應該對孩子的症狀多「緊急」保持敏感度。蘇一宇醫師表示,醫師沒有辦法立即掌控每個孩子的狀況,也無法改變家長的就醫行為,最簡單的作法是看孩子退燒後的情形,若出現活動力不佳、熱痙攣、呼吸喘、食欲不佳、想吐等情形,應儘速就醫,必要時應掛急診;若孩子的活動力好,只是輕微發燒,不妨到醫院門診就醫即可。
蘇一宇醫師提到,如果孩子在發燒時也能安穩睡著,並不需要叫醒孩子量體溫,讓他好好休息,畢竟有了足夠的體力才能對抗病毒,且活動力、生活習慣皆正常的情況,代表孩子只是輕微發燒,多加休息為上策。
他提醒,孩子發燒往往伴隨著食欲下降,若發生沒有食欲的狀況,不能只多喝水,也要多補充電解質,否則會造成電解質不平衡,而看到孩子精神不濟的現象。
孩子發燒後,活動力是重要的觀察關鍵
半夜發燒.觀察孩子症狀做處理
孩子在半夜發燒,爸媽一定覺得心急如焚,思考著是否該立刻帶去急診,還是等天亮再就醫,其實只要謹記以「活動力」判斷的原則,就能拿捏是否需要掛急診。蘇一宇醫師說明,就算孩子在半夜發燒,若沒有危險的徵象,不妨等到早上看門診,但發生較危險的情況,則應該儘速就醫。
發燒合併的熱痙攣
熱痙攣與體質、家族遺傳有關,加上6個月大至5歲以下的孩子,神經連結沒有像大人來得成熟,腦細胞容易受到體溫的影響,而出現異常放電的現象。然而,需要注意的是,有發燒才叫做「熱」痙攣,蘇一宇醫師提醒,有熱痙攣的現象要送醫檢查,需要檢查是否為單純的高燒,或是其他嚴重的疾病,如:電解質不平衡、腦炎、腦膜炎、代謝疾病等等。若排除嚴重的理由,熱痙攣屬於良性,並不會造成神經學後遺症,家長不需太驚慌。
蘇一宇醫師說明,若孩子發燒,突然抽筋、眼睛上吊、喪失意識,這時要讓孩子平躺在安全的地面,頭側一邊,避免被分泌物嗆到,趕快叫救護車;或是等孩子停止抽筋,再去醫院做詳細檢查。
推薦閱讀:寶寶熱痙攣.免擔心!
提醒:發燒,不須著重在體溫
孩子發燒的嚴重程度,取決於免疫系統,有些孩子3~5天可以退燒、有些需花上一週的時間,蘇一宇醫師說明,希望爸媽在了解發燒時,不用太著重在體溫幾度,發燒導致體溫升高只是一個徵象,重點是找出引起發燒的原因,才能對症治療。
