骨質疏鬆的發生無聲無息,髖骨骨折的結果比癌症更致命!年輕時努力存骨本做好預防

(骨質疏鬆通常沒有症狀,當骨質疏鬆到一定程度,不慎跌倒,就會出現嚴重骨折。圖/shutterstock)
如果家中有長者骨折,可能聽到「只是跌個跤就發生髖部或手臂骨折」,或是「咳嗽或彎腰就發生背部骨折」,究其原因,多是「骨質疏鬆」所致。臺北醫學大學附設醫院骨科部運動醫學暨關節重建科專任主治醫師王柏堯指出,「骨骼中的鈣質會隨著年紀增長而日益流失,使得原本緻密的骨骼形成許多孔隙,呈現中空疏鬆的現象,變得脆弱且容易斷裂,很容易一不小心就造成骨折」。
不容小覷的疾病
千萬不要小看這個疾病,世界衛生組織認定骨質疏鬆症是全球僅次於冠狀動脈心臟病的第二大重要流行病;在台灣,根據國民健康署統計,骨質疏鬆症是65歲以上老人常見慢性病的第4位,而國內50歲以上人口中,每5名男性就有1人有骨質疏鬆症,女性的比例更是男性的2倍。
王柏堯醫師表示,值得大家注意的是,「骨質疏鬆通常沒有症狀,當骨質疏鬆達到一定程度,只要稍一不慎跌倒,就會出現嚴重骨折,甚至有時只是一個小動作,也會造成骨折。骨鬆患者骨折風險較一般人高出2∼4倍之多,一旦出現第一次骨折,約有50%的病人會再發生第二次骨折」。
他指出,最常見的骨折部位包括脊椎(壓迫性骨折)、髖部、腕部與肩部。骨鬆骨折後,除了急性疼痛外,部分病人需面臨長期住院、臥床且長時間復健(約要半年才能復原)、行動受限,進而使心肺功能下降。同時,生活無法自理,往往必須仰賴專人照顧,至少兩三個月。
特別是髖部骨折的病人,所受到的影響更是令人始料未及!王柏堯醫師表示,「髖部骨折患者一年內死亡率高達20%,約有40%無法獨立行走,其嚴重性不容小覷,不僅影響病人及家庭的生活品質,更可能是壓倒老年人的最後一根稻草」。不要小看臥床帶來的影響,「躺上一兩週,肌力下降20%」,躺愈久,肌力下降愈多,更難以恢復到行走自如的狀態。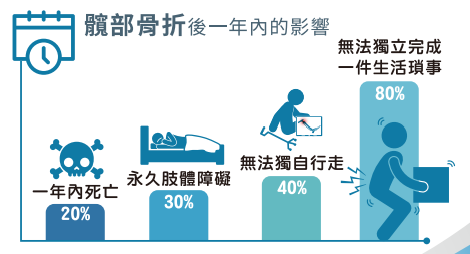
(髖部骨折後一年內的影響。/王柏堯醫師提供)
王柏堯醫師提醒,「隨著社會的高齡化,骨質疏鬆高風險的族群只會愈來愈多,所帶來的影響難以忽視,預防勝於治療,若能提早注意是否有骨質疏鬆的風險,提早預防,才能減少未來骨折的發生率與後續的醫療負擔」。
「髖部骨折」被譽為「老人殺手」!
「髖部骨折」有「老人殺手」之稱!依據統計,65歲以上老年人髖部骨折後,一年內死亡率高達36%。骨折不是會致命的疾病,但後續結果卻比罹癌更加致命!
國際骨質疏鬆基金會指出,預計到2050年,超過50%的骨質疏鬆性髖部骨折將發生在亞洲,而台灣髖骨骨折發生率為亞洲區第一名,全世界第九名。這樣的「成績」是否令你感到吃驚?
誰是骨鬆高危險群?
王柏堯醫師表示,骨質疏鬆症的高風險群包括:年紀大、停經女性、體重過輕或營養不良、曾經有過骨鬆性骨折(特別是髖部、脊椎、手腕骨折)、父母有髖部骨折史、吸菸酗酒、少曬太陽、長期臥床、缺乏負重運動、長期鈣質攝取不足、長期服用藥物(類固醇、化療╱免疫治療、抗癲癇藥)、內分泌疾病(糖尿病、副甲狀腺亢進、甲狀腺亢進或腎臟疾病等)。
他補充,「年輕女性若有自體免疫疾病、風濕性疾病,也是高危險群;不到45歲就停經的話,骨鬆的風險則相對較高,建議及早做骨密度檢查」。
王柏堯醫師表示,「確診骨鬆必須是女性停經、男性50歲以上,經骨密度檢查驗出骨密度異常(≦-2.5),才能稱為『骨質疏鬆』,或是發生骨鬆性骨折(低能量傷害造成脊椎、髖、遠端橈骨、近端肱骨),臨床上也可認定是骨質疏鬆」。
(骨質疏鬆症的危險因子,一分鐘了解您的骨質疏鬆症風險/王柏堯醫師提供)
女性骨鬆風險比男性高
為何女性面臨的骨鬆風險比男性來得高?是否與歷經懷孕、哺乳與停經的階段有關?王柏堯醫師說明如下:
.懷孕時
因為母體要供應鈣質給胎兒,所以身體對鈣的吸收度較好,但是到後期,胎兒的成長快速,所需鈣量較大,以維護骨骼成長所需,此時若未注意補充足量鈣量,可能會造成鈣不足。
.產後
體內荷爾蒙量會降低,產婦的腸道對鈣的吸收能力會逐漸恢復到正常值,若疏忽提高飲食中的含鈣量和維生素D的補充,相對上,會使鈣攝取量降低。
.哺乳期
為維持母乳中的含鈣量,媽媽的體內副甲狀腺素會增高,使骨骼內的鈣釋出到乳汁內,供嬰兒所需,而嬰兒的食量會愈來愈大,使媽媽的鈣流失量逐日增大。
他表示,「雖然鈣質流失較快,但30多歲的年紀,仍有骨本撐著,可是女性應適時補充鈣質與維生素D」。
.停經後
荷爾蒙減少,骨量流失速度會加快。奇美醫院婦產部部長蔡永杰曾在一場宣導更年期保健的記者會表示,「骨鬆骨折與停經息息相關!女性的骨質密度本就不如男性,進入更年期後,維持骨質流失與建構平衡的雌激素分泌急速降低,骨質流失速度也隨之加劇,因而更容易導致骨質疏鬆症」。
這也是為何骨質疏鬆症更容易發生在女性,其中又以停經後的女性有更高的風險。蔡永杰醫師以數據說明男女差異,「單看老年人口的數據分析,65歲以上的就醫人數占全部的32%,其中男、女占比則為28%與72%」。
骨鬆有跡可循.及早發現徵兆
骨鬆容易造成骨折,但等到骨折再發現是骨鬆所致,人生已經變色!王柏堯醫師表示,骨鬆的症狀不明顯,但仍可從以下狀況察覺:
.身高減少(超過4公分)
.駝背情況嚴重(身體挺不直,靠牆時,頭部無法貼住牆面而垂下)
.跌倒造成骨折
.其他輕微外力導致骨折
他說,「由於服務醫院有骨鬆中心,我們會特別針對脊椎、髖部、手腕與肩膀骨折的病人,進行骨密度檢查,以及抽血驗鈣質與維生素D的濃度,了解是否有骨鬆的問題,以給予適當的治療」。
就醫掛哪一科?
關心自身是否有骨鬆的問題,若要就醫,該看哪一科?王柏堯醫師表示,「骨科、神經外科、家醫科、新陳代謝科、復健科或婦產科皆可掛號」,他建議,民眾可上「中華民國骨質疏鬆學會」的「骨鬆專科醫師地圖」查詢,選擇適合就近看診的骨鬆專科醫師。

(適量的運動可促進骨骼的健康和增加骨密度,並強化肌肉的包覆力。圖/shutterstock)
預防重於治療
預防骨鬆必須從年輕開始,及早存骨本是預防骨鬆的不二法門,王柏堯醫師指出,因為人體骨骼的骨量在20~30歲時會達到高峰,之後,隨著年齡的增加,骨本(骨質密度)會逐年減少。
他表示,「雖然透過骨密度檢查可了解骨量,但檢查必須等停經或50歲後再做,才有意義,在此之前,最值得關心的是存骨本」,方式如下:
均衡飲食並選擇富含鈣質食物
保持均衡飲食並攝取足量的鈣質,是預防骨鬆的關鍵方法!由於鈣質是骨骼的主要成分,足夠的鈣質攝取對骨質成長至關重要,每日的鈣質建議攝取量為1,000毫克,可從富含鈣質的奶類、海產類、豆品類、果仁類等食物攝取。
若能搭配高鈣食物更好,如:豆漿、豆腐、牛奶、起司、奶粉、優酪乳、芝麻、小魚乾、深綠色蔬菜等等。如無法攝取足量的上述食物,必要時,應補充鈣片為宜。
適量的戶外活動
可於清晨(早上10點前)或黃昏(下午2點以後)適度的曬太陽10到20分鐘,協助體內製造維生素D,以幫助鈣質吸收(增進鈣吸收有助骨骼與牙齒的生長發育、促進釋放骨鈣,以維持血鈣平衡、且有助於維持神經、肌肉的正常生理運作)。
王柏堯醫師補充,「臉部與手部必須在完全無防曬的狀況下,於夏天正午時分曬7、8分鐘,冬天則要曬半小時,才能達到充分曝曬的效果」。其實台灣的日照充足,但一般人有維生素D不足的狀況卻很普遍,究其原因,與大家怕熱不愛曬太陽、防曬做得好有關。「無法靠日曬吸收維生素D時,建議補充維生素D3與鈣片(60歲以上,每日補充維生素D3 800~1,000IU、鈣1,200毫克)」。
維持有氧與肌力活動
適量的運動可促進骨骼的健康和增加骨密度,並強化肌肉的包覆力,王柏堯醫師表示,舉凡重訓、衝擊性高或跳躍的運動都很適合。另外,平衡訓練(如瑜伽、太極拳)則有助於提高身體的平衡能力,進而減少跌倒的風險。
他補充,「骨骼用進廢退,只要能多活動都好!提醒活動時,務必在安全範圍內,小心不跌倒」。
另外,保持正常體重,避免吸菸、喝酒,才能減緩骨質流失,延後骨質疏鬆的發生。
骨密度檢查確認骨鬆
常見的骨質密度檢查方式有兩種,王柏堯醫師說明如下:
定量超音波骨密度檢查儀
測量腳踝的骨質密度。儀器利用超音波穿透骨骼時,強度的衰減和音速的變化,來分析骨密度,「精確度較低,一般做為篩檢用。若驗出骨密度不好則建議進一步檢查,不代表一定有骨質疏鬆」。
雙能量X光骨質密度吸收儀(DXA)
採用低劑量 X 光掃描脊椎和髖關節的骨質密度,「考量脊椎可能因有骨刺而呈現骨密度高的狀況,必須檢查兩個部位以準確評估」,他強調,「這是目前診斷骨質疏鬆的黃金標準,檢查大約需要15~20分鐘的時間」。檢查結果以T值呈現,「≦-2.5表示骨質疏鬆;-1.0~-2.5為骨質缺乏」。
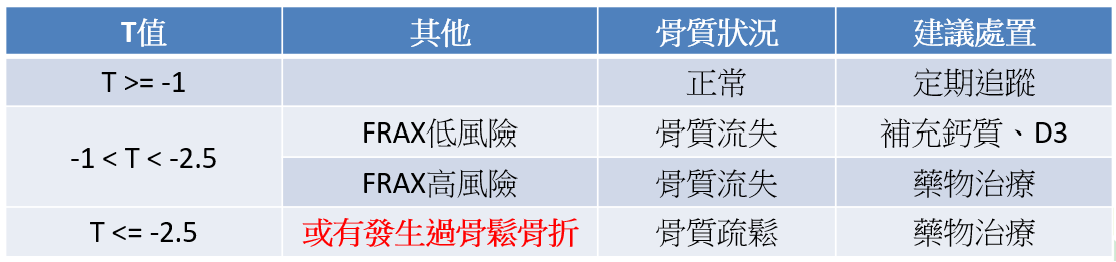
(骨密度檢查結果與建議處置。/王柏堯醫師提供)
王柏堯醫師指出,臨床上,適合以DXA檢查的時間,男女有別:
.女性:65歲以上或小於65歲已經停經且具有危險因子者。
.男性:70歲以上或小於70歲且具有危險因子者。
至於危險因子,包括:發生過脆弱性骨折者(指在低衝擊下就發生骨折)、父母有髖部骨折、罹患可能導致骨鬆之相關疾病者(糖尿病、副甲狀腺亢進、甲狀腺亢進、類風溼性關節炎)、服用可能導致骨鬆之藥物(類固醇、化療/免疫治療、抗癲癇藥),以及「骨折風險評估工具(FRAX)」中,屬於中度骨折風險。
他提醒,即使檢查結果為正常,也要定期追蹤,頻率則視狀況不同而有差異,「一般狀況為兩三年追蹤一次,若有使用藥物,用藥兩三年後就開始要追蹤」。
50~80歲民眾骨質缺乏比例高
王柏堯醫師分享近日在院內舉辦骨質疏鬆症檢查活動的篩檢結果,「在702名50~80歲的受測者中,有306名為骨質缺乏,異常的比例相當高」。
